Väestön ikääntyessä ja sairaaloiden hoitoaikojen lyhentyessä hoito-ohjeiden tarve korostuu. Tämän vuoksi Helsingin kaupunki tilasi pyelostomiakatetrin hoito-ohjeen hoitajille potilasohjauksen yhtenäistämiseksi ja tehostamiseksi.
Pyelostomiakatetri on joustava putki, joka asetetaan ultraääniohjatusti ihon läpi suoraan munuaiseen. Syynä katetrin laittoon on useimmiten tukos alemmissa virtsateissä. Katetrin avulla vältetään virtsan kerääntymistä munuaisiin, mikä voi johtaa munuaisten vajaatoimintaan tai hydronefroosiin. (Fernandez-Cacho & Ayesa-Arriola 2019.) Katetri vaihdetaan tyypillisesti kolmen kuukauden välein (Taari 2013, 429–431). Alma ym. (2020) tutkimuksen mukaan tärkein pyelostomiakatetrin komplikaatioita estävä tekijä on, että potilas ja hoitaja ovat koulutettuja katetrinhoitoon.
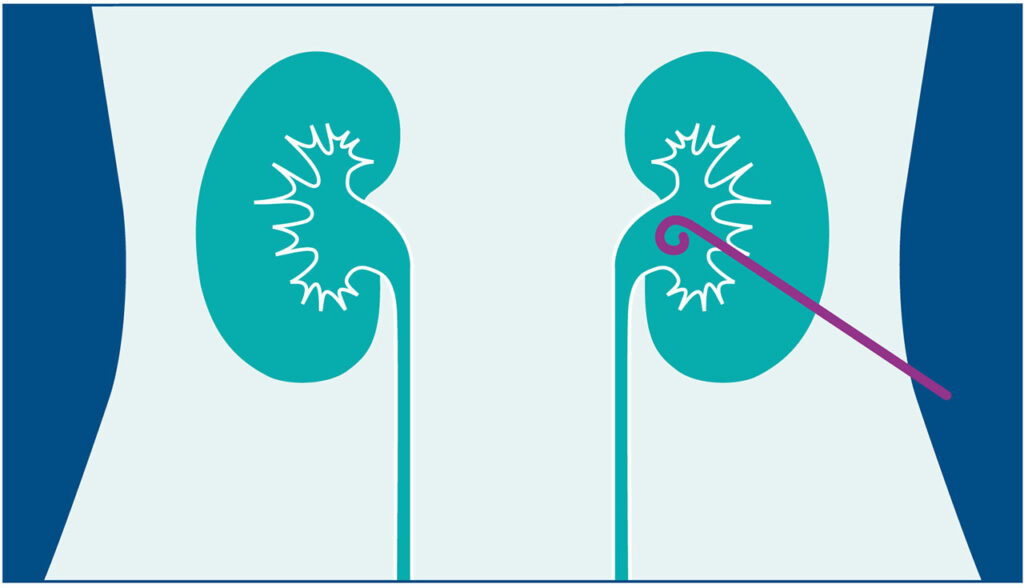
Kuva 1. Pyelostomiakatetri munuaisaltaassa. (Kuva: Tiina Häkkinen ja Jasmin Lönnroth)
Pyelostomiakatetrin hoito
Pyelostomiakatetrin viikoittaiseen hoitoon kuuluvat sidoksen, liittimen ja virtsankeräyspussin vaihto. Sidoksen vaihto tehdään kerran viikossa, mikäli iho pysyy kunnossa. (Fernandez- Cacho & Ayesa-Arriola 2019.) Pyelostomiakatetria huuhdellaan keittosuolalla, mikäli virtsa on veristä, sakkaista tai jos eritys on niukkaa (Garg ym. 2019). Jos katetrista on tarvetta ottaa virtsanäyte, otetaan se aina puhtaasta keräyspussista ja pussin vaihtamisesta näytteenottoon saa kulua maksimissaan kaksi tuntia.
Oikeat toimet torjuvat ongelmia
Tyypillisimpiä sairaalahoitoon johtavia pyelostomiakatetrin komplikaatioita ovat katetrin tukkeutuminen tai irtoaminen, verivirtsaisuus sekä infektiot (Taari 2013, 429–431). Katetrin oikeanlainen hoito vähentää katetrin irtoamisen riskiä ja sen tukkeutumista (Göös 2012, 304–305).
Infektioiden estämiseksi on noudatettava huolellista aseptiikkaa (Rintala & Kurvinen 2019, 1944–1948). Taudin aiheuttajat siirtyvät yleensä katetrin laitoin yhteydessä. Myöhemmin ne siirtyvät katetrin ulko- ja sisäpintaa pitkin suljetun keräysjärjestelmän häiriössä tai keräyspussin kontaminoituessa. Virtsapussia tulee säilyttää ja käsitellä aseptisesti. On myös tärkeää, että katetri ja virtsankeräyspussinletku ovat tiiviisti liitoksissa toisiinsa. Virtsankeräyspussia ei tule nostaa virtsarakon tason yläpuolelle, jotta virtsan takaisinvirtausta ei pääse tapahtumaan (Koukkari 2019, 135–139).
Hoito-ohje hyödyksi hoitajille
Hoito-ohjeen tavoitteena oli tuottaa Helsingin kaupungin hoitajille näyttöön perustuvaa tietoa pyelostomiakatetrin hoidosta ja ongelmatilanteiden ratkomisesta. LAB-ammattikorkeakoulun kliinisesti erikoistunut osaaja – uroterapeutti -koulutuksen kehittämistyönä valmistui pyelostomiakatetrin hoito-ohje Helsingin kaupungin hoitajille.
Palaute ohjeesta kerättiin urologian osaston työntekijöiltä osastotunnilla. Ohjeen sisältämä tieto koettiin hyödylliseksi ja sen koettiin ehkäisevän mahdollisia komplikaatioita pyelostomiakatetrihoidon aikana. Saadun palautteen perusteella hoito-ohjetta selkeytettiin, jotta sitä pystyy hyödyntämään myös hoitaja, jolla ei ole kokemusta pyelostomakatetrin hoidosta.
Kirjoittajat
Tiina Häkkinen ja Jasmin Lönnroth opiskelevat LAB-ammattikorkeakoulussa kliinisesti erikoistunut osaaja – uroterapiatyö -koulutuksessa.
Sari Lappalainen toimii LAB-ammattikorkeakoulun hyvinvointiyksikössä hoitotyön lehtorina.
Lähteet
Alma, E. Ercil, H. Vuruskan, E. Altunkol, A. Unal, U. Gurlen, G. Goren, V. & Gurbuz, Z. 2020. Long-term follow-up results and complications in cancer patients with persistent nephrostomy due to malignant ureteral obstruction. Support care cancer. Vol. 28 (11), 5581‒5588. Saatavissa https://web-s-ebscohost-com.ezproxy.saimia.fi/ehost/pdfviewer/pdfviewer?vid=11&sid=87036179-bf9a -4f40-a160-3a6aa0a2a76d%40redis
Fernandez-Cacho, L. & Ayesa-Arriola, R. 2019. Quality of life, pain and anxiety in patients with nephrostomy tubes. Revista Latino-Americana de Enfermagem. Vol. 27 (11), 1–11. Viitattu 28.1.2022. Saatavissa https://doi.org/10.1590/1518-8345.3039.3191
Garg, G. Bansal, N. Singh, M. & Sankhwar, S. 2019. Role of percutaneus nephrostomy in bladder carcinoma with obstruktive uropathy: A story revisited. Indian Journal of Palliative Care. Vol 25 (1), 53–56. Viitattu 31.01. 2022. Saatavissa Role of Percutaneous Nephrostomy in Bladder Carcinoma with Obstructive Uropathy: A Story Revisited – PMC (nih.gov)
Gööz, M. 2012. Chronic Kidney Disease. Croatia: InTech. Viitattu 31.1.2022. Saatavissa https://books.google.fi/books?hl=fi&lr=&id=YIefDwAAQBAJ&oi=fnd&pg=PA297&dq=nephrostomy+catheter+care&ots=zHuf3iACfP&sig=ZACMQcnLdP9nMaS6tjtnU18d4dk&redir_esc=y#v=onepage&q=nephrostomy%20catheter%20care&f=false.
Koukkari, K. 2019. Kestokatetrit infektioriskinä. Suomen Sairaalahygienialehti. Vol 37 (3) ,135–139. Saatavissa https://infektioidentorjunta.fi/wp[1]content/uploads/2020/03/19_3.pdf
Rintala, E. & Kurvinen, T. 2019. Toimenpiteiden aseptiikka. Suomen lääkärilehti. Vol. 74 (36), 1944–1948. Viitattu 31.01.2022. Saatavissa https://www.laakarilehti.fi/tieteessa/katsausartikkeli/pientoimenpiteiden-aseptiikka/
Taari, K. 2013. Palliatiivinen urologia. Duodecim. Vol. 129 (4), 429–431. Viitattu 31.1.2022. Saatavissa Palliatiivinen urologia (duodecimlehti.fi)